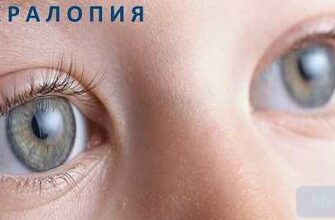
Халязион века — припухлость, доброкачественное уплотнение («маленький узелок»), вызванное нарушением функционала (пролиферативным воспалением) мейбомиевой железы.
Располагаются эти сальные железы в глубине хряща век, предназначены поддерживать нормальную степень увлажнённости глазного яблока.
Градина — вторичное название халязиона, распространённая офтальмологическая проблема, способна затронуть нижнее, либо верхнее веко, с любой стороны, вызвав покраснение, отёчность, иногда ощутимую болезненность.
У патологии отсутствуют чёткие возрастные границы, пол значения не имеет, однако риски воспаления век выше на интервале 30-50 лет. Из-за схожести клинических проявлений, болезнь именуют внутренним ячменём, однако подобное сравнение некорректно.
При ячменях образуется болезненный гнойник, воспалительный процесс стремительный, спровоцирован инфекцией. Халязиону, присуще большая плотность образования, возникающего в толще века.
Развитие постепенное, длительное отсутствие болевых ощущений. Градины маленького размера могут вскрыться самостоятельно. Чтобы избежать рецидивов (гной способен выйти не полностью), вскрывшийся на веке «узелок» обязательно покажите офтальмологу.
Только врач способен грамотно выбрать тактический рисунок лечения, учитывая текущую ситуацию, индивидуальные особенности пациента.
Если актуальность проблемы сохраняется больше недели, тогда своевременное посещение офтальмологического кабинета мера обязательная, самолечение категорически неприемлемо.
Вовремя, квалифицированно вскрытый халязион, не позволит образоваться на веке кисте со слизистым содержимым.
Иногда формирование градины становится следствием недолеченного ячменя, однако подобный сценарий редок, чаще заболевание «фиксируют» самостоятельным патологическим процессом.
Патогенез халязиона
Мейбомиевые железы располагаясь во внутреннем хрящевом слое века, продуцируют жировой секрет, предотвращающий преждевременное высыхание (испарение) слёзной жидкости с поверхности глаза. Благодаря жировому секрету облегчается скольжение (движения) век при моргании.
Количество желез варьируется для верхнего века 20-40, нижнего 20-30, анатомическое строение трубчатое. Эвакуация продуцируемого секрета проводится через выводные протоки, которые располагаются параллельно, под углом 90 гр к краю века.
Сальный секрет формирует на поверхности роговицы наружный (липидный) слой слёзной плёнки — защита глаза от сухости, утомления.
Дисфункция мейбомиевых желез — распространённое офтальмологическое нарушение.
Качество продуцируемого жирового содержимого (секрета) становится низким, количества недостаточно для нормального увлажнения (смазывания) поверхности глазного яблока.
Зрение становится «размытым», ясность и острота снижается, здоровье глаз ослабевает.
Если отток наружу липидному секрету «заблокирован», тогда он становится питательной средой для зарождения, стремительного размножения вредоносных бактерий.
Накопление жирового слоя негативно воспринимается иммунитетом, воспринимающим секрет инородным веществом.
Вокруг железы формируется фиброзная капсула.
Поскольку работоспособность не нарушена, секрет продолжает вырабатываться, «складироваться», толщина стенки капсулы растёт — градина увеличивается.
Отсутствие вовремя стартовавшего адекватного лечения, способно привести к утрате веками способности вырабатывать «жировую смазку» для глаз. Печальный итог подобных нарушений — истончение слёзной плёнки, развитие синдрома сухого глаза.
Причины халязиона
Этиология данной офтальмологической проблемы базируется на отсутствии возможности оттока наружу липидного секрета продуцируемого сальными железами век.
Факторы, предрасполагающие к закупорке просвета:
- Воспалительный процесс, провоцирующий отёчность поверхностных тканей, которая не позволяет продуцируемому секрету «эвакуироваться» через выводные протоки.
- Выработка железами секрета густой консистенции, не способного нормально продвигаться к выходу.
- Недолеченный ячмень
Перечень факторов риска, сопутствующих образованию сальной пробки весьма внушителен, причём далеко не все имеют прямое отношение к глазам, векам.
- диабет
- дисбактериоз
- хроническая форма блефарита, конъюнктивита
- дискинезия желчевыводящих путей
- гастрит
- энтероколит
- поражение сосудов кожи лица
- себорея
- низкий иммунитет — простуды, переохлаждения
- неудовлетворительная гигиена глаз
- дефицит витаминов
Чтобы минимизировать риски рецидивов халязиона, иногда достаточно нормализовать режим дня — избегать стрессов, правильно питаться, достаточно спать.
Тогда вероятность встречи с узелком на веках уменьшится, либо вовсе вы позабудете о подобной проблеме.
Однако сказанное выше — идеализированный сценарий, на практике избавиться от данного дефекта, порой весьма затруднительная задача.
Чтобы ограничиться консервативным лечением, появление градины нельзя игнорировать, рекомендуется вовремя обратиться к офтальмологу.
Клиническая картина
Симптоматический рисунок (внешние проявления, внутренние ощущения ) базируется на текущей стадии развития патологии — размера сформировавшегося образования.
На начальных этапах отмечается схожесть признаков халязиона с симптомами ячменя — отёчность, припухлость, покраснение. Однако на этом клиническая корреляция заканчивается.
Ячмень появляется, развивается стремительно, быстро достигая внушительных размеров, область формирования край века.
Градина напротив, никуда не торопится, временной интервал протекания способен исчисляться месяцами. Вероятно появление множественных халязионов, одновременно на обоих веках. Другое отличие, область формирования уплотнения — обратная поверхность, со стороны конъюктивы.
Классифицируют два варианта воспалительного процесса мейбомиевых желез, офтальмологическое название мейбомит:
- острый
- хронический — халязион века (градина)
Клиническая картина каждого характеризуется перечнем общих, а также специфичных признаков, присущих непосредственно данной форме заболевания.
Признаки острого мейбомита
- слезотечение
- зуд
- раздражение
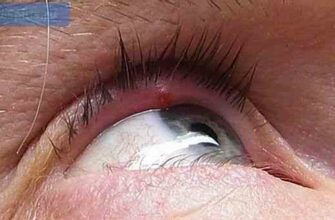
- на внутренней поверхности, в толще хрящевой ткани, фиксируют гнойное округлое уплотнение, величиной с пшеничное зёрнышко, центральная область серовато-жёлтого цвета
- пальпация болезненна
- ощущение инородного предмета в глазу
- жжение
Рост халязиона, нагноение, усиливают негативную симптоматику, дополняя клиническую картину характерными признаками воспаления:
- повышение температуры
- локальная гиперемия конъюнктивы
- размягчение градины
- блефарит
Возможно самопроизвольное вскрытие, выделение гнойного секрета.
Вероятные пути выхода гноя:
- через хрящ века, конъюнктиву
- главный выводной проток поражённой мейбомиевой железы
Образуется свищевой ход, с разрастающимися вокруг грануляциями, не позволяющими ранке заживляться. Кожа на веках сохнет.
Патологическое отделяемое, по консистенции напоминающее сметану, способно распространиться и поразить соседние железы.
Признаки хронического мейбомита
Длительно «живущий», долго не прорывающийся гнойник — серьёзный повод для беспокойства, возрастет вероятность хирургического способа решения проблемы.
Растущий очаг воспаления (халязион) может надавливать на роговицу, провоцируя развитие астигматизма, искажая зрительное восприятие.
Воспалительный процесс мейбомиевых желез легко способен стать хроническим, беспокоя упорными рецидивами. Подобное возникает при слабом иммунитете, либо запущенной форме.
Клинические проявления:
- косметический дефект (припухлость) напоминает мелкий узелок 4-6 мм, медленно растущий, серовато-красного цвета
- отсутствует «спаянность» с кожей век, края которых утолщаются, краснеют
- затруднены моргательные движения
- образуются желтовато-серые налёты (пробки), наполненные густым липидным секретом поражённой железы, отмершими клетками эпителиального слоя
- ощущение тяжести, постоянной утомляемости глаз
- хронический конъюнктивит
- светобоязнь
- зуд
Диагностирование
К сожалению, первичная симптоматика болезни многими всерьёз не воспринимаются, банально «списывая» происходящее на обыкновенную усталость, переутомление глаз.
Особенно сказанное выше актуально для людей, проводящих большое количество времени перед монитором компьютера, экраном телевизора.
Появление на веках гнойных выделений, непременного атрибута воспалительных атак на глаза — тревожный сигнал и повод обратиться к офтальмологу.
Сбор врачом анамнеза (беседа с пациентом), плюс визуальный осмотр, порой подобных действий врачу достаточно, чтобы констатировать характер воспалительного процесса, поставить диагноз.
Детальной инструментальной диагностики обычно не требуется. Используя щелевую лампу, врач «фиксирует» характерный признак заболевания — расширенные устья желез, наполненные густым желтоватым содержимым.
Перечень назначаемых анализов:
- выявление возможных аллергенов
- исследование на гельминтоз
- фиксация возбудителя халязиона, определение степени устойчивости к антибиотикам
- проверка ресниц на демодекоз
Поскольку мейбомит по симптоматике схож с обыкновенным ячменём, чрезвычайную важность приобретает правильная диагностика. Ведь это два разных заболевания, соответственно схемы лечения отличаются.
| Наименование | Ячмень | Мейбомит |
| Описание | Воспалением охвачен волосяной мешочек ресницы, либо примыкающая сальная железа | Воспалительный очаг в мейбомиевых железах |
| Локализация | Край века | В глубине (толще) хряща |
| Видимость | Гнойник отчётливо виден | Гнойное уплотнение видно только если аккуратно «вывернуть веко» |
| Прогрессирование | Созревает быстро, 1-2 дня | Развитие медленное, интервал колеблется 2-8 недель |
Лечение халязиона
Если не упустить момент, вовремя обратившись к врачу, тогда справиться с воспалением мейбомиевых желез допустимо консервативными методиками.
Однако выбор и назначения должен провести врач, самолечение без согласования с офтальмологом способно усугубить ситуацию.
Категорически неприемлемы попытки самостоятельно выдавить (избавиться) халязион — возрастают риски осложнений.
Проблемы, способные стать результатом необдуманных самостоятельных действий чрезвычайно серьёзные, угроза и опасность здоровью организма огромная, вплоть до летального исхода.
Перечень возможных последствий:
- хронические варианты блефарита, конъюнктивита
- абсцесс, флегмона века
- гнойное «расплавление» хрящевой ткани
- воспаление мозговых оболочек
- сепсис
Тактический рисунок лечебного процесса обусловлен текущей стадией патологии.
Рассмотрим подробней ключевые направления.
Медикаментозная, противовоспалительная терапия
Мази.
Задача использования — уменьшить активность иммунных клеток, формирующих вокруг воспалённой железы фиброзную капсулу.
Перечень назначаемых антибактериальных мазей
- гидрокортизоновая
- тетрациклиновая
- дексаметазоновая
Продолжительность курса составляет 7 дней.
Забыл упомянуть, что перед нанесением мази на воспалённое веко обязательна процедура местного очищения больного глаза.
Очищенный край обработайте антисептиком. Затем «закладывайте» мазь.
Массаж
Назначают на ранних стадиях (формирования образования), либо с целью профилактики. Осуществляют разными способами, однако преимущественно пользуются стерильной стеклянной палочкой.
Иной способ массажа — веки массируют большими пальцами рук. По окончанию промывают антисептиком.
В результате проведённой процедуры, механическим путём устраняют сальную пробку, закупорившую проток мейбомиевой железы.
Действия выполняются под местной анестезией, врачом, либо квалифицированной медицинской сестрой.
Количество массажных процедур зависит от состояния пациента, существующего диагноза.
Прогревание
Допустимы сухие тепловые компрессы, никаких смоченных в тёплой воде салфеточек, марлечек. Воздействие сухого тепла способно показать позитивную динамику:
- открытие протоки
- отхождение наружу скопившегося секрета
- рассасывается фиброзная капсула
Перечень назначаемых физиопроцедур:
- гелий-неоновая стимуляция лазером
- магнитотерапия
- УВЧ, УФО
- электрофорез
- проконсультировавшись, допустимо локальное прогревание в домашних условиях — варёное яйцо, крупа в полотняном мешочке
Инъекции
Эффективность подобной консервативной методики колеблется 30-40%, процедуру проводит врач-офтальмолог, противовоспалительными препаратами кортикостероидной группы. Ожидаемый итоговый результат — постепенное рассасывание градины.
Перечень препаратов:
- Дексаметазон
- Триамциналон
- Бетаметазон
- Кеналог
- Дипроспан
Чтобы повысить эффективность, инъекции в область новообразования комбинируют с закапыванием капель, лечебных растворов:
- Амидопирина
- Сульфацил-натрия
- Тобрекс
- Макситрол
- Гаразон
Описанные выше терапевтические методики прогревание, массаж, приемлемы только для начальной стадии, при полном отсутствии признаков гнойного воспаления.
Если момент упущен, врачом «зафиксированы» гнойные накопления, тогда категорически запрещено массажировать, прогревать, и конечно самостоятельно выдавливать содержимое градины.
Игнорирование подобных рекомендаций чревато опасными последствиями, распространению инфекции в окружающие ткани — утрате зрения.
На поздних стадиях, терапевтические усилия направлены на скорейший прорыв капсулы, с последующим естественным удалением гноя. Задача — предотвратить распространение инфекции. Среди врачебных назначений:
- Флоксал
- Эритромициновая
- Тетрациклиновая
- Ихтиоловая
- Тобрадекс
- Ципрофлоксацин
- Софрадекс
Выбор схемы лечения, сроков, подбор препарата — прерогатива лечащего врача.
Определяется и при необходимости корректируется индивидуально, в зависимости от клинической картины, текущей стадии патологического процесса.
Самостоятельные решения в подобной ситуации категорически неприемлемы, риски не оправдано высоки.
После выхода наружу гнойного содержимого требуется исключить инфекционную экспансию, не допустив воспаления роговицы.
Назначают противомикробные капли и мази:
- Альбуцид
- Ципромед
- Левомицитиновую, Эритромициновую
Операция
Необходимость хирургического вмешательства становится актуальной на запущенных стадиях.
Показания к операции
- уплотнение крупных размеров, сдавливает окружающие глазные ткани
- ухудшается качество зрения, запущенность патологического процесса
- косметический дефект очевиден, портит внешний вид
- безрезультативность консервативных терапевтических усилий
- подозрения на онкологию (аденокарциному мейбомиевой железы)
- рецидивы градины постоянны
- затронуты одновременно несколько желез
Противопоказания
Абсолютные
Наличие инфекционной, либо воспалительной офтальмологической патологии (набухание, покраснение, образование флегмоны)
Относительные
- Простуда
- Недавно перенесённые острые нарушения сердечно-сосудистой системы, диабет, хроническая почечная, либо печёночная недостаточность
Возможные варианты радикального вмешательства обсуждаются с врачом, собственно выбор невелик, путей удаления два:
- хирургический (классический)
- лазерный
Причём последний способ наиболее щадящий, менее травматичный, хотя существует точка зрения, что восстановительный процесс после удаления лазером растягивается на больший временной интервал.
Вдобавок стоимость процедуры велика, по сравнению с обычным хирургическим удалением, согласитесь, весомый аргумент задуматься при выборе вида операции.
В основном, проводят в частных офтальмологических клиниках. Факторы влияющие на цену:
- объём вмешательства (размер образования, запущенность процесса)
- уровень клиники, местоположение, квалификация хирурга
Методика удаления
Хирургический вариант (основные стадии)
- Обработка антисептическим раствором операционного поля (часть лица, где возникла градина)
- Местная анестезия — подкожно вводят обезболивающее (анестетиком служит лидокаин, новокаин, ультракаин)
- Зафиксировать капсулу и снизить кровотечение позволит окончатый зажим
- Выполнив разрез, капсулу удаляют вместе со всем гнойным содержимым
- Рану обрабатывают антисептиком, накладывают швы, предварительно заложив за веко антибактериальную мазь (гентамициновую, тетрациклиновую)
- При кровотечениях, прооперированный глаз фиксируют тугой давящей повязкой
- Продолжительность операции варьируется 10-20 минут (зависит от объёма работ, квалификации хирурга)
Вероятные осложнения:
- ранний рецидив на другом месте
- нагноение
- кровотечение
- припухлость
- гематома
Соблюдение врачебных рекомендаций на реабилитационной стадии позволит свести риски осложнений к минимуму, прогноз благоприятный.
Удаление лазером
Отсутствует опасность инфицирования, послеоперационной гематомы, длительность процедуры 5-15 минут. Восстановительный период 3-5 часов.
Стадии операции
- Инъекция анестетика — обезболивание поражённого века
- Выполнив разрез, удаляют капсулу со всем содержимым
- Наложение швов не требуется, ограничиваются асептической повязкой на оперированном глазе
Полный восстановительный период занимает 7-10 дней.
В это время запрещено купаться. Избегайте (2-3 дня) прогулок на свежем воздухе, защитите глаза от пыльных частиц. Находясь на улице носите солнцезащитные очки.
Чесать и трогать прооперированную область нельзя, самостоятельно образовавшиеся корочки не отрывайте.
Домашнее лечение
Требуется осознавать, что одними народными средствами противостояние с халязионом не выиграть, но велик риск рецидивов.
Болезнь становится хронической, сопровождаемая периодическими обострениями.
Подобная терапия считается вторичной, эффективна только на ранних стадиях болезни. Обязательно должна разумно сочетаться с базисным медикаментозным курсом лечения.
Перечень возможных действий
Прогревание — используйте нагретое куриное яйцо. Остудив до приемлемой температуры, оберните тканью, грейте проблемную область 2-3 минуты. Затем смазав касторовым маслом, аккуратно массажируйте, направление движений от края градины к ресницам.
Очищенным зубчиком чеснока, осторожно обработайте опухший участок. Повторите процедуру трижды за день, каждый раз меняя чесночный зубчик. Содержащиеся в составе чеснока фитонциды — мощное антибактериальное оружие (уничтожает стрептококки, провоцирующие в железах воспалительный процесс).
Промывание настоями лекарственных трав, где в качестве базисных ингредиентов выступают:
- Шалфей
- Цветки василька
- Календула
Выбранное растительное сырьё, две чайные ложки, помещают в керамическую ёмкость, добавляют кипяток 200 мл., настаивают час. Процедив, дав возможность остыть, промывают глаза, либо делают примочки.
Ощутимую поддержку способно оказать алоэ. Срежьте нижний листок, тщательно измельчите, выдавите сок. Обрабатывайте наружную область халязиона. Другой вариант — мякотью прикладывайте разрезанный лист алоэ, на четверть часа, три раза за день.
Если воспалительный процесс очевиден, то прогревания, массажи неуместны, опасны, обязательно обратитесь к врачу. В подобной ситуации самолечение недопустимо.
Халязион века способен возникнуть у каждого, причём пол, возраст, особого значения не имеет. Однако вовремя посетив кабинет офтальмолога, вы удалите возникший дефект консервативно, не доводя дело до операции.
Интересуйтесь здоровьем, до свидания.